सन्दर्भ:
निष्क्रिय इच्छामृत्यु घातक रूप से बीमार रोगियों से जीवन-रक्षक उपचार को रोकने या वापस लेने की प्रक्रिया है, जोकि भारत में एक विवादास्पद विषय रहा है। हाल ही में, स्वास्थ्य सेवा महानिदेशालय (DGHS) ने भारत के स्वास्थ्य सेवा परिदृश्य में कानूनी, नैतिक और व्यावहारिक चिंताओं का समाधान करते हुए इस प्रक्रिया को सुव्यवस्थित करने के लिए नए मसौदा दिशानिर्देश पेश किए हैं।
भारत में निष्क्रिय इच्छामृत्यु का कानूनी विकास:
- सर्वोच्च न्यायालय ने 2018 के कॉमन कॉज बनाम भारत संघ के निर्णय में गरिमा के साथ मरने के अधिकार को मान्यता दी। इस निर्णय के तहत, भारतीय संविधान के अनुच्छेद 21 के तहत निष्क्रिय इच्छामृत्यु के लिए एक कानूनी ढांचा स्थापित किया गया। इसके परिणामस्वरूप एडवांस मेडिकल डायरेक्टिव (AMD) की अनुमति मिली, जिससे रोगियों को जीवन के अंत में अपनी देखभाल के संबंध में प्राथमिकताएँ दर्ज करने का अधिकार मिला, जिसमें जीवन रक्षक वापस लेने के अधिकार भी शामिल थे। हालाँकि, 2018 के दिशा-निर्देशों ने न्यायिक और चिकित्सा समीक्षा की कई परतों को अनिवार्य किया, जिसे इंडियन सोसाइटी फॉर क्रिटिकल केयर मेडिसिन सहित विभिन्न हितधारकों ने इसे अत्यधिक बोझिल माना।
- इन चुनौतियों का समाधान करने के लिए, स्वास्थ्य सेवा महानिदेशालय (DGHS) ने हाल ही में निष्क्रिय इच्छामृत्यु की प्रक्रिया को सरल बनाने के लिए नए मसौदा दिशानिर्देश प्रस्तुत किए हैं, जिनमें करुणा, रोगी की स्वायत्तता के प्रति सम्मान और नैतिक जिम्मेदारी पर बल दिया गया है। अद्यतन दिशानिर्देश जीवन के अंत के निर्णयों को अधिक सुलभ, कानूनी रूप से उपयुक्त और रोगी-केंद्रित बनाने के लिए सरकार की प्रतिबद्धता को प्रतिबिंबित करते हैं।
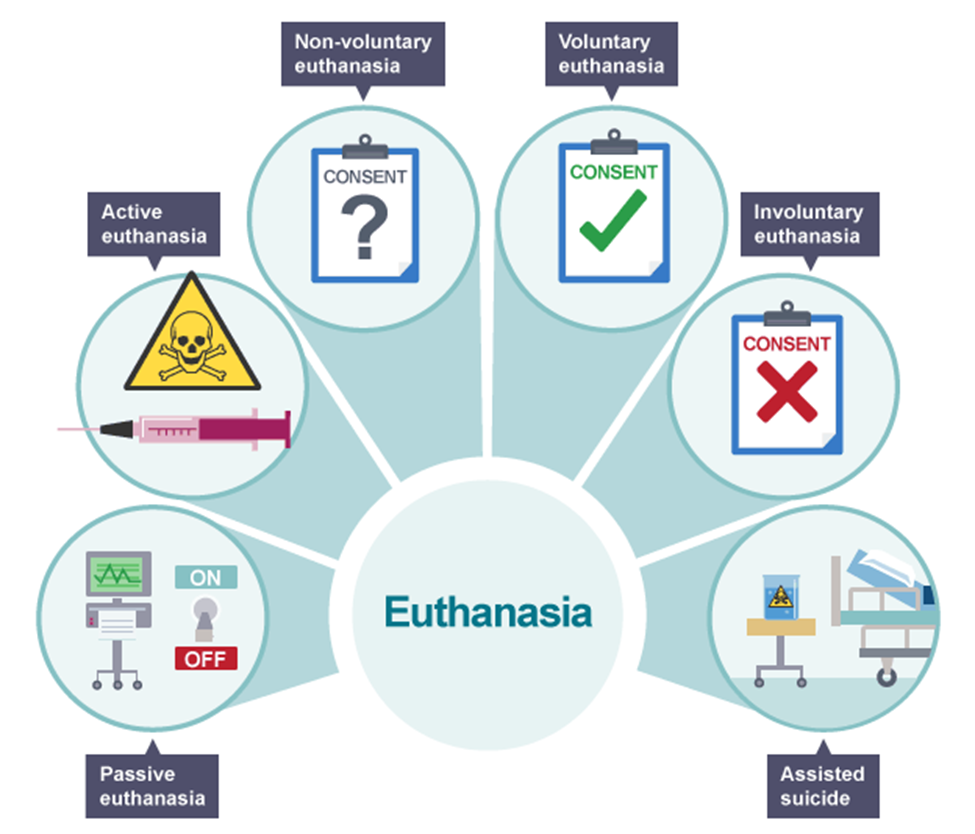
डीजीएचएस दिशानिर्देशों के प्रमुख प्रावधान:
नए डीजीएचएस दिशा-निर्देश रोगी के अधिकारों की रक्षा तथा कानूनी अनुपालन सुनिश्चित करते हुए निष्क्रिय इच्छामृत्यु को सुविधाजनक बनाने के लिए मानदंड और प्रक्रियाओं की रूपरेखा प्रस्तुत करते हैं। प्रमुख प्रावधानों में शामिल हैं:
1. जीवन रक्षक प्रणाली वापस लेने की शर्तें: निष्क्रिय इच्छामृत्यु पर विचार तब किया जा सकता है जब:
1. मानव अंग प्रत्यारोपण अधिनियम (THOA) के अंतर्गत मरीज को मृत (ब्रेनस्टेम) घोषित किया गया हो।
2. चिकित्सा आकलन से यह स्पष्ट हो कि निरंतर उपचार से कोई लाभ नहीं होगा, जैसे कि असाध्य रोगों के मामले में।
3. रोगी या उसके कानूनी प्रतिनिधि द्वारा लिखित रूप में जीवन-रक्षक उपचार को छोड़ने की इच्छा व्यक्त की गई हो।
4. सभी प्रक्रियाएं सुप्रीम कोर्ट के प्रोटोकॉल का पालन करें, जिससे कानूनी और नैतिक सुदृढ़ता सुनिश्चित हो सके।
2. सुव्यवस्थित मेडिकल बोर्ड की आवश्यकताएँ : 2018 के दिशा-निर्देशों के अनुसार, मेडिकल बोर्ड द्वारा दो-चरणीय समीक्षा की आवश्यकता थी, जिसमें प्रत्येक में कम से कम 20 वर्ष का अनुभव रखने वाले डॉक्टर शामिल थे। अब डीजीएचएस न्यूनतम पाँच वर्ष के अनुभव वाले डॉक्टरों को अनुमति देता है, जिसमें बोर्ड में तीन सदस्य रहेगे। यह विशेष रूप से छोटी सुविधाओं वाले अस्पतालों के लिए दिशा-निर्देशों का पालन करना सरल बनाता है।
3. निर्णय लेने की समय सीमा : डीजीएचएस ने प्राथमिक और द्वितीयक मेडिकल बोर्ड दोनों को निर्णय देने के लिए 48 घंटे की अवधि निर्धारित की है। इस प्रावधान का उद्देश्य समय पर और सहानुभूतिपूर्ण निर्णय लेना सुनिश्चित करना है, जिससे गंभीर रूप से बीमार रोगियों की देखभाल में तेजी लाई जा सके।
4. सीपीआर न करने के निर्देश (डीएनएआर) : दिशा निर्देशों में डॉक्टरों को पुनर्जीवन प्रयासों (सीपीआर) से परहेज करने की अनुमति मिलती है जब बचने की संभावना नगण्य होती है। यह अतिरिक्त आदेश अनावश्यक चिकित्सा हस्तक्षेपों से बचने और रोगी के अधिकार को सम्मान देने के महत्व को उजागर करता है।
5. कानूनी और नैतिक सुरक्षा : दिशा-निर्देश रोगी की स्वायत्तता की पुष्टि करते हैं, जिससे निर्णय लेने की क्षमता वाले लोगों को जीवन-रक्षक उपचार से इनकार करने की अनुमति मिलती है। ऐसे मामलों में जहां रोगी अक्षम हैं, एक प्राथमिक चिकित्सा बोर्ड (पीएमबी) की सहमति, जिसे द्वितीयक बोर्ड (एसएमबी) द्वारा मान्य किया जाता है, की आवश्यकता होती है। यह स्तरित दृष्टिकोण नैतिक निगरानी और कानूनी जवाबदेही सुनिश्चित करता है।
डीजीएचएस दिशानिर्देशों के संभावित लाभ:
1. रोगी की स्वायत्तता को बढ़ाना: एडवांस मेडिकल डायरेक्टिव (AMD) के माध्यम से रोगियों को जीवन के अंत की प्राथमिकताओं को स्पष्ट करने की अनुमति देकर, दिशानिर्देश व्यक्तिगत अधिकारों और गरिमा के सम्मान को बढ़ावा देते हैं। इससे रोगियों को यह आश्वासन मिलता है कि उनके मूल्यों और विकल्पों का सम्मान किया जाएगा, जो एक अधिक मानवीय स्वास्थ्य सेवा प्रणाली में योगदान करता है।
2. परिवारों पर वित्तीय और भावनात्मक बोझ कम करना: जीवन-रक्षक उपचार अक्सर परिवारों के लिए महत्वपूर्ण वित्तीय और भावनात्मक तनाव का कारण बनते हैं। उपचार को वापस लेने की सुविधा प्रदान करने से परिवार अपने प्रियजनों के साथ सहायक देखभाल और व्यक्तिगत समय पर ध्यान केंद्रित कर सकते हैं।
3. स्वास्थ्य सेवा के बुनियादी ढांचे पर दबाव को कम करना: निष्क्रिय इच्छामृत्यु उपचार योग्य स्थितियों वाले रोगियों के लिए महत्वपूर्ण देखभाल बिस्तरों और उपकरणों का पुनः आवंटन करके स्वास्थ्य सेवा संसाधनों के अनुकूलन में मदद करती है। इस संसाधनों के कुशल उपयोग का एक लहर जैसा प्रभाव पड़ता है, जो भारत में स्वास्थ्य सेवा की समग्र गुणवत्ता और उपलब्धता को बढ़ाता है।
4. चिकित्सकों के लिए स्पष्टता प्रदान करना: जीवन के अंत में देखभाल के निर्णयों के लिए एक संरचित ढांचा स्वास्थ्य सेवा प्रदाताओं को कानूनी अस्पष्टता के बिना इन संवेदनशील निर्णयों को समझने में सहायता करता है। स्पष्ट प्रोटोकॉल चिकित्सकों के बीच अस्पष्टता को कम करते हैं और उन्हें कानूनी रूप से संरक्षित ढांचे के भीतर दयालु देखभाल प्रदान करने के लिए सशक्त बनाते हैं।
चुनौतियाँ और आलोचनाएँ:
1. दुरुपयोग का जोखिम और कानूनी चुनौतियाँ: भारतीय चिकित्सा संघ (IMA) और अन्य संगठनों ने चिंता व्यक्त की है कि परिवार यदि जीवन-रक्षक प्रणाली का विरोध करते हैं, तो मुकदमेबाजी की संभावना बढ़ सकती है, जिससे अतिरिक्त कानूनी सुरक्षा की आवश्यकता का संकेत मिलता है।
2. सांस्कृतिक और धार्मिक संवेदनशीलताएँ: भारत का विविध धार्मिक परिदृश्य निष्क्रिय इच्छामृत्यु के प्रति प्रतिरोध प्रस्तुत कर सकता है, क्योंकि कुछ समुदाय इसे नैतिक रूप से अस्वीकार्य मान सकते हैं।
3. सूचित सहमति और स्वास्थ्य साक्षरता: बदलती साक्षरता दरों को देखते हुए, यह सुनिश्चित करना आवश्यक है कि रोगी और उनके परिवार निष्क्रिय इच्छामृत्यु को पूरी तरह से समझें, विशेषकर ग्रामीण क्षेत्रों में। इस दिशा में सार्वजनिक शिक्षा अभियान आवश्यक हैं।
4. परिवारों पर भावनात्मक और मनोवैज्ञानिक प्रभाव: जीवन के अंतिम चरण के निर्णय कष्टदायक हो सकते हैं, और भारत में परिवार की देखभाल पर सांस्कृतिक जोर इस भावनात्मक बोझ को बढ़ाता है। परामर्श और उपशामक देखभाल परिवारों को कठिन निर्णयों से निपटने में मदद कर सकती है।
इच्छामृत्यु और सहायता प्राप्त मृत्यु पर वैश्विक परिप्रेक्ष्य:
· यूरोप: नीदरलैंड, बेल्जियम और लक्ज़मबर्ग जैसे देशों में सक्रिय इच्छामृत्यु और चिकित्सक-सहायता प्राप्त आत्महत्या को सख्त शर्तों के तहत अनुमति दी गई है। मरीजों को असहनीय पीड़ा का अनुभव करने और कई चिकित्सा मूल्यांकन से गुजरने की आवश्यकता होती है।
· स्विटजरलैंड: स्विस कानून, डिग्निटास जैसे संगठनों के माध्यम से, गैर-निवासियों सहित चिकित्सक-सहायता प्राप्त आत्महत्या की अनुमति देता है। नैतिक बहस के बावजूद, इस मॉडल ने अंतरराष्ट्रीय ध्यान आकर्षित किया है।
· कनाडा: 2016 में, कनाडा ने चिकित्सा सहायता के साथ मृत्यु (MAID) की शुरुआत की, जिसमें अनिवार्य मूल्यांकन और सूचित सहमति सुनिश्चित करने के लिए प्रतीक्षा अवधि निर्धारित की गई।
· संयुक्त राज्य अमेरिका: ओरेगन और वाशिंगटन जैसे राज्यों में "सम्मान के साथ मृत्यु" कानून लागू हैं, जो चिकित्सक-सहायता प्राप्त आत्महत्या की अनुमति देते हैं, जबकि सक्रिय इच्छामृत्यु पर प्रतिबंध है।
आगे की राह:
डीजीएचएस दिशा-निर्देश भारत में करुणामय और रोगी-केंद्रित जीवन-पर्यंत देखभाल की दिशा में एक महत्वपूर्ण कदम हैं। हालाँकि, प्रभावी कार्यान्वयन के लिए निम्नलिखित की आवश्यकता होगी:
· देखभाल का विस्तार: उन्नत देखभाल सेवाएँ दर्द प्रबंधन और भावनात्मक समर्थन प्रदान करके निष्क्रिय इच्छामृत्यु के विकल्प की पेशकश कर सकती हैं, जिससे गंभीर रूप से बीमार रोगियों के जीवन की गुणवत्ता में सुधार संभव है।
· कानूनी सुरक्षा को स्पष्ट करना: अतिरिक्त कानूनी ढांचे की स्थापना से स्वास्थ्य सेवा प्रदाताओं को यह आश्वासन मिल सकता है कि वे दिशानिर्देशों के अनुसार कार्य करते हुए सुरक्षित हैं। इससे उनके कानूनी जोखिम कम होंगे और अनुपालन को प्रोत्साहित किया जा सकेगा।
· स्वास्थ्य साक्षरता और सार्वजनिक जागरूकता को बढ़ावा देना: सार्वजनिक जागरूकता और शिक्षा अभियानों के माध्यम से निष्क्रिय इच्छामृत्यु और उपलब्ध विकल्पों की समझ में सुधार लाया जा सकता है, जिससे रोगियों और परिवारों को उनके मूल्यों के अनुरूप सूचित निर्णय लेने में सशक्त बनाया जा सके।
निष्क्रिय इच्छामृत्यु जीवन के अंत में सम्मान, विकल्प और करुणा को प्राथमिकता देकर रोगी-केंद्रित स्वास्थ्य सेवा की दिशा में एक सकारात्मक कदम है। भारत के द्वारा इन दिशा-निर्देशों को अपनाने पर नैतिक विचारों, सांस्कृतिक मूल्यों और कानूनी सुरक्षा के बीच संतुलन स्थापित करने की चुनौती का सामना करना होगा।
|
यूपीएससी मुख्य परीक्षा के लिए संभावित प्रश्न: · हाल ही में जारी डीजीएचएस दिशा-निर्देशों के आलोक में भारत में निष्क्रिय इच्छामृत्यु को लागू करने में शामिल कानूनी और नैतिक चुनौतियों का विश्लेषण करें। भारत जीवन के अंतिम चरण की देखभाल में गरिमा को बढ़ावा देने के लिए इन चुनौतियों का समाधान कैसे कर सकता है? · भारत में निष्क्रिय इच्छामृत्यु के बारे में लोगों की धारणा को आकार देने में सांस्कृतिक और धार्मिक कारकों की भूमिका की जाँच करें। नीति निर्माता विविध दृष्टिकोणों का सम्मान करने वाले संतुलित दृष्टिकोण को सुनिश्चित करने के लिए क्या कदम उठा सकते हैं? |







