सन्दर्भ:
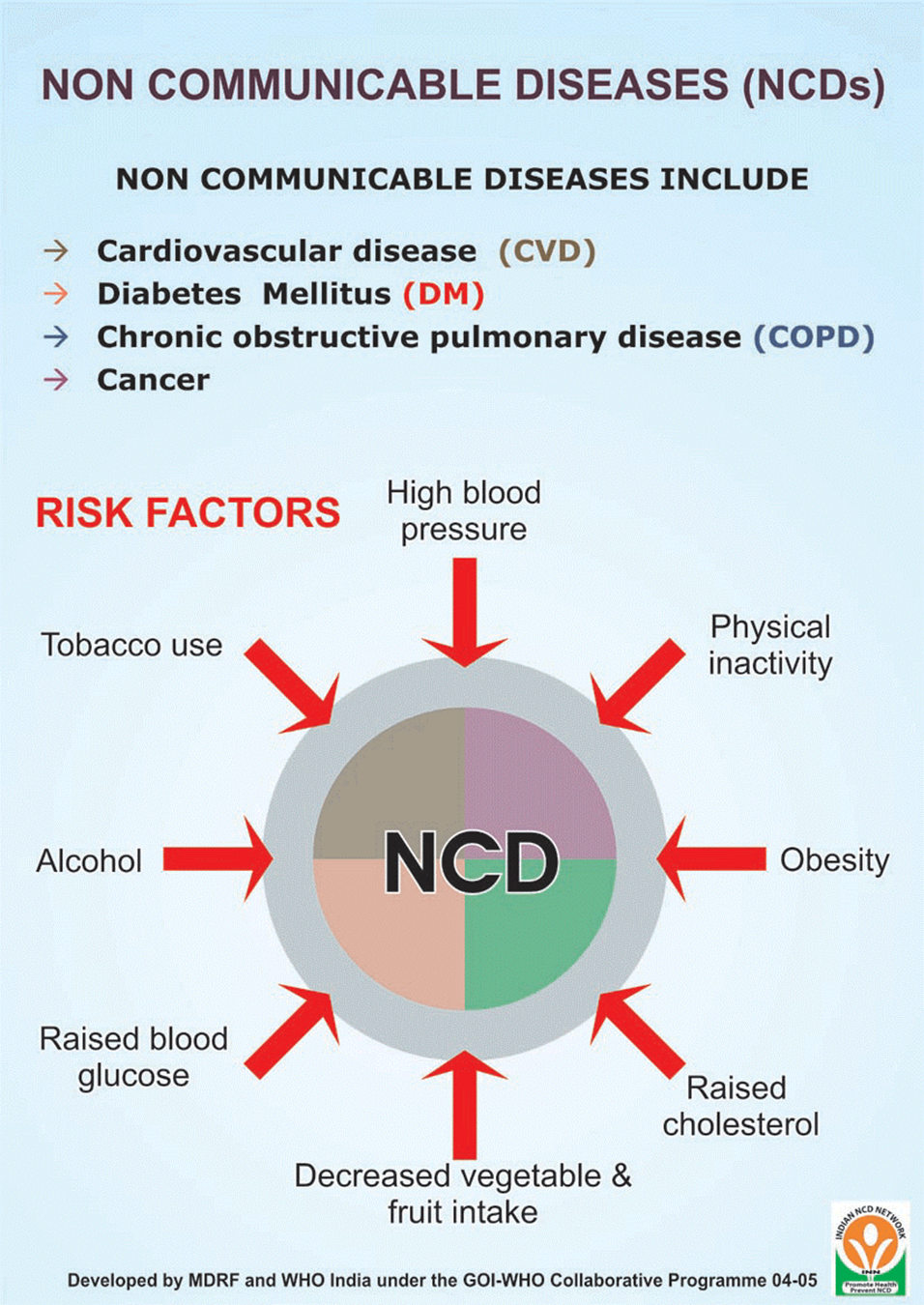
मधुमेह, हृदय संबंधी रोग, कैंसर और स्ट्रोक जैसी गैर-संचारी बीमारियाँ (एनसीडी) शहरी भारत में महत्वपूर्ण सार्वजनिक स्वास्थ्य चुनौतियों के रूप में तेज़ी से उभर रही हैं। हाल ही में हुई घटनाएँ, जैसे कि बेंगलुरु मेट्रोपॉलिटन ट्रांसपोर्ट कॉरपोरेशन (बीएमटीसी) के बस चालक का हृदयाघात और उसके बाद मृत्यु, इस बढ़ते स्वास्थ्य संकट से निपटने की तत्काल आवश्यकता को रेखांकित करती हैं। शहरी जीवन की जटिलताओं और सामाजिक-आर्थिक विषमताओं के कारण एनसीडी के बढ़ते बोझ को रोकने के लिए एक मजबूत और समावेशी प्रतिक्रिया की आवश्यकता है।
यह मुद्दा महत्वपूर्ण क्यों है?
शहरीकरण और स्वास्थ्य चुनौतियाँ
- शहरीकरण ने जीवनशैली में महत्वपूर्ण बदलाव ला दिया है और वैश्विक जनसंख्या का 50% से अधिक हिस्सा शहरी क्षेत्रों में रहता है। अनुमान है कि 2050 तक यह आंकड़ा 70% तक बढ़ जाएगा।
- भारत में, शहरी केंद्रों में विविधतापूर्ण जनसंख्या रहती है, जिनमें लगभग 41 मिलियन अंतर्राज्यीय प्रवासी (जनगणना 2011) शामिल हैं, जिनमें से अनेक झुग्गियों में रहते हैं और स्वास्थ्य सेवा तक उनकी पहुंच सीमित है।
- भारत में लगभग 49% शहरी निवासी झुग्गी-झोपड़ियों या अनौपचारिक बस्तियों में रहते हैं (यूएन-हैबिटेट/विश्व बैंक, 2022), जहां स्वास्थ्य सेवा और स्वच्छता तक पहुंच अपर्याप्त है।
गैर-संचारी रोगों का बढ़ता बोझ:
- राष्ट्रीय परिवार स्वास्थ्य सर्वेक्षण (एनएफएचएस) के आंकड़ों से पता चलता है कि शहरी आबादी में उच्च रक्तचाप, मधुमेह और मोटापे में उल्लेखनीय वृद्धि हुई है।
- भारत में 1995 के बाद से गैर-संचारी रोगों के प्रसार में तीन गुना वृद्धि देखी गई है, जिससे संक्रामक रोगों के साथ-साथ दोहरा बोझ भी पैदा हो गया है।
- गैर-संचारी रोग प्रायः धीरे-धीरे विकसित होते हैं, जिससे नियमित स्वास्थ्य जांच और शीघ्र हस्तक्षेप की आवश्यकता उजागर होती है।
कारण:
उच्च-तनाव वाला कार्य वातावरण
- शहरी श्रमिकों, विशेषकर परिवहन और सफाई जैसे व्यवसायों में, लंबे समय तक काम करने, अनियमित कार्यक्रम और चुनौतीपूर्ण कार्य स्थितियों के कारण अत्यधिक तनाव का सामना करना पड़ता है।
- बीएमटीसी कर्मचारियों पर किए गए एक अध्ययन से पता चला है कि 45-60 वर्ष की आयु के 40% से अधिक कर्मचारियों को हृदय संबंधी बीमारियों का उच्च जोखिम है, जो लगातार ड्राइविंग और गलत खान-पान की आदतों के कारण और भी बढ़ जाता है।
खराब पोषण और गतिहीन जीवन शैली
- पौष्टिक भोजन और शारीरिक गतिविधि के अवसरों तक पहुंच सीमित है, विशेषकर निम्न आय वाली शहरी आबादी के बीच।
- फास्ट फूड का प्रचलन और गतिहीन जीवनशैली, मोटापे, उच्च रक्तचाप और मधुमेह में महत्वपूर्ण योगदान देते हैं।
स्वास्थ्य सेवाओं तक सीमित पहुंच :
- अनेक शहरी निवासियों, विशेषकर मलिन बस्तियों और अनौपचारिक बस्तियों में रहने वाले लोगों के पास गुणवत्तापूर्ण स्वास्थ्य देखभाल और स्वास्थ्य बीमा तक पहुंच नहीं है।
- वित्तीय बाधाओं के कारण अक्सर निदान में देरी होती है और उपचार अपर्याप्त हो जाता है, जिससे स्वास्थ्य की स्थिति और खराब हो जाती है।
अपर्याप्त जागरूकता और जांच
- कई लोग नियमित स्वास्थ्य जांच और निवारक देखभाल के महत्व से अनभिज्ञ हैं।
- अपर्याप्त जांच सुविधाएं और सामुदायिक स्तर पर स्वास्थ्य कार्यक्रमों की कमी गैर-संचारी रोगों का शीघ्र पता लगाने में बाधा डालती है।
शहरी स्वास्थ्य प्रणालियों में चुनौतियाँ:
सीमित पहुंच और अत्यधिक बोझ वाला बुनियादी ढांचा :
- शहरी क्षेत्रों में सार्वजनिक स्वास्थ्य सुविधाएं अक्सर भीड़भाड़ वाली होती हैं, जबकि निजी स्वास्थ्य सेवाएं कई लोगों की पहुंच से बाहर होती हैं।
- मलिन बस्तियों और अनौपचारिक बस्तियों में स्वास्थ्य सेवाओं की कमी के कारण गरीब आबादी को स्वास्थ्य सेवाएं नहीं मिल पाती हैं।
वित्तीय भेद्यता:
- उच्च आउट-ऑफ-पॉकेट (ओओपी) स्वास्थ्य देखभाल व्यय परिवारों पर महत्वपूर्ण वित्तीय बोझ डालता है, विशेष रूप से उन पर जोकि गरीबी रेखा पर या उससे नीचे हैं।
- अनौपचारिक क्षेत्र में कार्यरत श्रमिकों के पास प्रायः स्वास्थ्य बीमा नहीं होता तथा उन्हें स्वास्थ्य देखभाल पर होने वाले खर्च का खतरा रहता है।
खंडित सेवा वितरण :
- शहरी क्षेत्रों में समेकित एवं एकीकृत स्वास्थ्य देखभाल प्रणाली के अभाव के परिणामस्वरूप अकुशल सेवा वितरण और खराब स्वास्थ्य परिणाम सामने आते हैं।
शहरी स्वास्थ्य प्रणालियों को मजबूत बनाना:
प्राथमिक स्वास्थ्य सेवाओं का विस्तार:
- पहुंच में सुधार के लिए वंचित क्षेत्रों में अधिक प्राथमिक स्वास्थ्य देखभाल केंद्र स्थापित करना।
- निम्न आय वर्ग की आबादी के लिए किफायती और अनुकूल स्वास्थ्य सेवा पर ध्यान केंद्रित करना।
नियमित स्वास्थ्य जांच लागू करना :
- परिवहन कर्मचारियों, सफाई कर्मचारियों और गिग इकॉनमी कर्मचारियों सहित उच्च जोखिम वाले समूहों के लिए नियमित स्वास्थ्य मूल्यांकन अनिवार्य करना।
- उच्च रक्तचाप और रक्त शर्करा के स्तर जैसे जोखिम कारकों का शीघ्र पता लगाने से गंभीर जटिलताओं को रोका जा सकता है।
स्वास्थ्य को रोजगार नीतियों के साथ एकीकृत करना:
- नियोक्ताओं को स्वास्थ्य विभागों के साथ मिलकर तनाव प्रबंधन कार्यशालाओं, पोषण परामर्श और फिटनेस पहलों सहित कल्याण कार्यक्रम प्रदान करना चाहिए।
- अनौपचारिक और संविदा कर्मियों को स्वास्थ्य बीमा कवरेज प्रदान करना, ताकि आवश्यक चिकित्सा देखभाल तक उनकी पहुंच सुनिश्चित हो सके।
एनसीडी प्रबंधन में प्रौद्योगिकी का लाभ उठाना:
वास्तविक समय स्वास्थ्य निगरानी
- मोबाइल ऐप और पहनने योग्य डिवाइस जैसे डिजिटल उपकरण स्वास्थ्य मापदंडों की निरंतर निगरानी को सक्षम कर सकते हैं, जिससे उच्च रक्तचाप और मधुमेह जैसी स्थितियों में शीघ्र हस्तक्षेप संभव हो सकता है।
- प्रौद्योगिकी-संचालित समाधान वंचित समुदायों तक पहुंच और सहभागिता में सुधार ला सकते हैं।
डिजिटल प्लेटफॉर्म के माध्यम से जागरूकता बढ़ाना:
- एनसीडी की रोकथाम और स्वस्थ जीवन शैली विकल्पों के बारे में जनता को शिक्षित करने के लिए सोशल मीडिया अभियानों और डिजिटल उपकरणों का उपयोग करें।
- टेलीमेडिसिन सेवाएं स्वास्थ्य सेवा तक पहुंच में अंतर को पाट सकती हैं, विशेष रूप से हाशिए पर रहने वाली शहरी आबादी के लिये।
सामुदायिक सहभागिता की भूमिका:
स्वास्थ्य संवर्धन अभियान
- नियमित स्वास्थ्य जांच और निवारक देखभाल के महत्व पर बल देते हुए जन जागरूकता अभियान चलाएं।
- स्वस्थ जीवनशैली विकल्पों को बढ़ावा दें, जैसे संतुलित आहार, नियमित व्यायाम और धूम्रपान बंद करना।
समुदाय-नेतृत्व वाली पहल:
- स्थानीय संगठनों को सामुदायिक आवश्यकताओं के अनुरूप कार्यशालाएं और आउटरीच कार्यक्रम आयोजित करने के लिए सशक्त बनाना।
- समाधान के सह-निर्माण के लिए स्वास्थ्य सेवा प्रदाताओं, स्थानीय सरकारों और सामुदायिक समूहों के बीच साझेदारी को बढ़ावा देना।
सहायता नेटवर्क का निर्माण :
- साझा चुनौतियों का समाधान करने और सामूहिक कार्रवाई को प्रोत्साहित करने के लिए सहकर्मी सहायता समूह बनाएं।
- सामुदायिक नेटवर्क स्वास्थ्य शिक्षा को बढ़ावा देने और संसाधन साझा करने में महत्वपूर्ण भूमिका निभा सकते हैं।
आगे की राह:
नीति अनुशंसाएँ:
1. शहरी स्वास्थ्य सेवा बुनियादी ढांचे को मजबूत करना:
o शहरी मलिन बस्तियों और वंचित क्षेत्रों में प्राथमिक स्वास्थ्य देखभाल केंद्रों की पहुंच का विस्तार करना।
o सीमित पहुंच वाली आबादी को सेवाएं प्रदान करने के लिए मोबाइल स्वास्थ्य इकाइयों में निवेश करें।
2. निवारक देखभाल को बढ़ावा दें:
o कमजोर समूहों के लिए नियमित स्वास्थ्य जांच अनिवार्य करें, ताकि जोखिम कारकों का शीघ्र पता लगाया जा सके।
o विशिष्ट शहरी चुनौतियों, जैसे गतिहीन जीवन शैली और खराब पोषण, के प्रति जागरूकता अभियान बढ़ाना।
3. स्वास्थ्य को रोजगार के साथ एकीकृत करें:
o नियोक्ताओं को स्वास्थ्य कार्यक्रम लागू करना चाहिए जिसमें नियमित जांच, पोषण परामर्श और फिटनेस पहल शामिल हों।
o अनौपचारिक क्षेत्र के श्रमिकों के लिए अनिवार्य स्वास्थ्य बीमा कवरेज का विस्तार करना।
4. प्रौद्योगिकी का लाभ उठाएं
o स्वास्थ्य निगरानी, जन जागरूकता अभियान और टेलीमेडिसिन सेवाओं के लिए डिजिटल उपकरणों का उपयोग करें।
o नियमित जांच और जीवनशैली में सुधार को प्रोत्साहित करने के लिए निम्न आय वर्ग की आबादी के लिए विशेष स्वास्थ्य ऐप विकसित करना।
5. सामुदायिक साझेदारी को बढ़ावा दें:
o स्थानीय संगठनों को स्वास्थ्य संवर्धन अभियान चलाने और जांच शिविर आयोजित करने के लिए प्रोत्साहित करें।
o सहभागी कार्यक्रमों के माध्यम से समुदायों को अपने स्वास्थ्य परिणामों का स्वामित्व लेने के लिए सशक्त बनाना।
निष्कर्ष:
शहरी भारत में गैर-संचारी रोगों के बढ़ते बोझ के लिए तत्काल, बहुआयामी हस्तक्षेप की आवश्यकता है। स्वास्थ्य सेवा के बुनियादी ढांचे को मजबूत करना, रोजगार नीतियों के साथ कल्याण कार्यक्रमों को एकीकृत करना, प्रौद्योगिकी का लाभ उठाना और सामुदायिक जुड़ाव को बढ़ावा देना इस संकट से निपटने के लिए महत्वपूर्ण है। नीति निर्माताओं, स्वास्थ्य सेवा प्रदाताओं, नियोक्ताओं और समुदायों के बीच सहयोगात्मक प्रयास स्वस्थ, अधिक लचीले शहरी वातावरण का मार्ग प्रशस्त कर सकते हैं। रोकथाम, प्रारंभिक पहचान और स्वास्थ्य सेवा तक समान पहुँच को प्राथमिकता देकर, भारत अपनी शहरी आबादी के लिए एक उज्जवल और स्वस्थ भविष्य सुनिश्चित कर सकता है।
|
यूपीएससी मुख्य परीक्षा के लिए संभावित प्रश्न: शहरी अनौपचारिक बस्तियों में खराब स्वास्थ्य परिणामों में योगदान देने वाले सामाजिक-आर्थिक कारकों की जांच करें। इन चुनौतियों का समाधान करने के लिए शहरी स्वास्थ्य सेवा प्रणालियों को मजबूत करने के उपाय सुझाएँ। |







